La nutrizione nel paziente oncologico
La nutrizione nel paziente oncologico è un aspetto di cruciale importanza e tuttavia poco dibattuto in ambito assistenziale. Vuoti formativi, carenza di figure professionali e reti territoriali sono solo alcuni degli ostacoli alla diffusione di una corretta presa in carico nutrizionale del paziente. Passeremo in rassegna le dimensioni del problema, le cause ed i possibili approcci teorici e pratici, alla luce delle più evidenti raccomandazioni scientifiche e ministeriali.
Data di pubblicazione: 16 settembre 2019
Impatto della malnutrizione nelle malattie oncologiche
Nonostante i numerosi progressi realizzati nella cura del cancro, la gestione dello stato nutrizionale nei pazienti oncologici rimane a oggi un problema ancora aperto.

I pazienti affetti da cancro sono particolarmente a rischio di malnutrizione, non soltanto per l’impatto della malattia sullo stato nutrizionale già alla diagnosi, ma anche a causa dei potenziali eventi avversi delle terapie (chirurgia, radio o chemioterapia) su organi o apparati. Si stima che fino al 20% dei decessi tra i pazienti affetti da neoplasia sia da attribuire alle conseguenze della malnutrizione piuttosto che alla patologia in sé. In termini più generali la perdita di peso – e in particolare di massa muscolare- è associata significativamente a ridotta risposta immunitaria con conseguente aumentata suscettibilità ad infezioni, tossicità ai trattamenti, complicanze post-operatorie, aumento della degenza ospedaliera, stress psicofisico, ridotta qualità di vita e aumentata mortalità. Accanto alle conseguenze per il singolo paziente e la sua famiglia, lo stato di malnutrizione è associato a un incremento della spesa pubblica in termini di maggiori costi ospedalieri (giornate di degenza e gestione delle complicanze) e ulteriori costi indiretti.
Prevalenza della malnutrizione in accordo al tipo di cancro
La prevalenza della malnutrizione nei pazienti affetti da tumore varia dal 20% al 70% con differenze correlate all’età del paziente, al tipo di cancro e alla stadiazione. Le neoplasie a più alta prevalenza sono quelle del distretto gastrointestinale – soprattutto a carico di pancreas (72%), esofago (69%), stomaco (67%) – a causa del ruolo cruciale di tale apparato nella assunzione ed assorbimento dei nutrienti- seguite dalle neoplasie del distretto testa-collo (57%) e dai linfomi non-Hodgkin (31%). In tali condizioni la malnutrizione “per difetto” rappresenta la causa principale di perdita di massa muscolare con conseguente aumento di morbilità, mortalità e tossicità da chemioterapia. D’altro canto, altri tipi di neoplasia, come quella mammaria, sono associate a malnutrizione “per eccesso” (sovrappeso, obesità) a causa della tipologia di chemioterapia adottata, con conseguente rischio di sindrome metabolica e aumentato rischio di recidiva.
Un approccio insufficiente
Sebbene l’impatto della malnutrizione sia riconosciuto a livello internazionale nella letteratura scientifica, l’effetto traslazionale di tale evidenza nella pratica clinica non è del tutto soddisfacente. Ciò accade da una parte per un mancato riconoscimento dello stato di malnutrizione in sé, dall’altra per mancanza di interventi necessari alla corretta gestione di tale condizione clinica. Inoltre, anche qualora i medici riconoscano e mettano in pratica iniziative di recupero dello stato nutrizionale, il vantaggio acquisito rischia di perdersi nel tempo per una scarsa integrazione con le diverse figure professionali nelle varie tappe della presa in carico. Di conseguenza spesso il peso della gestione nutrizionale ricade sulla famiglia, o sul singolo paziente.
Fisiopatologia della malnutrizione nel cancro
La malnutrizione per difetto nel paziente oncologico (disease related malnutrition, DRM) è un processo multifattoriale sostenuto da diversi fattori quali l’aumentato dispendio energetico e proteico, la riduzione dell’intake calorico, la riduzione dello stimolo anabolico, il ridotto assorbimento.
A livello generale, l’aumento della risposta infiammatoria sistemica alla neoplasia, sostenuta anche dal rilascio di citochine infiammatorie dal tumore (IL-1, IL-6, TNF alfa) determina una progressiva diminuzione dell’appetito per azione sul sistema neuroendocrino, con conseguente anoressia. Allo stesso modo l’incremento dello stato infiammatorio produce un effetto catabolico sia sulla massa magra (proteolisi, insulino-resistenza) che sui depositi di massa grassa (lipolisi e ridotta lipogenesi) (Figura 1)
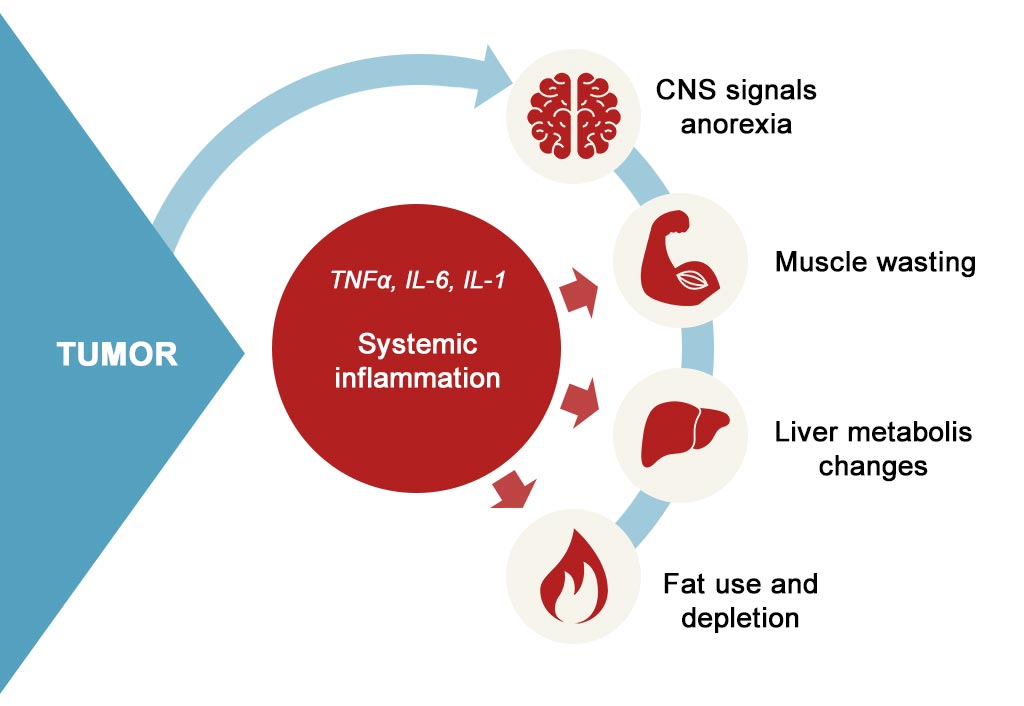
Figura 1: Fisiopatologia della malnutrizione in presenza di neoplasia. Figura tratta da J. Arends et al. Clinical Nutrition, 2017
L’elevato dispendio energetico basale (resting energy expenditure, REE), sostenuto dallo stato infiammatorio, influisce sulla spesa energetica totale (total energy expenditure, TEE) creando una situazione di bilancio negativo con conseguente deplezione delle scorte energetiche, provenienti essenzialmente dalle proteine strutturali presenti nel muscolo scheletrico e dai depositi di grasso.
A livello specifico, un ulteriore impatto negativo sullo stato nutrizionale è dato dal tipo di neoplasia e dalla sua localizzazione negli organi, per infiltrazione od ostruzione. Al contempo, il tipo terapia adottato può contribuire ad aggravare lo stato di malnutrizione. Interventi chirurgici con alterazione di tratti anatomici del tratto gastrointestinale possono portare a riduzione dell’assorbimento di macro o micronutrienti; terapie radianti possono contribuire a malassorbimento, xerostomia, odinofagia; alcuni schemi chemioterapici comportano nausea, disgeusia, dolore addominale e diarrea con conseguente riduzione dell’introito o dell’assorbimento di nutrienti. Si innesta in tal modo un quadro di pre-cachessia che inevitabilmente porta alla sarcopenia e alla cachessia refrattaria. In quest’ultimo stato qualsiasi tipo di intervento nutrizionale risulta inefficace.
Valutazione dello stato nutrizionale
Per sopperire alla necessità di una adeguata gestione nutrizionale, tutte le linee guida delle società scientifiche di nutrizione propongono un approccio multi-step, partendo dallo screening nutrizionale dei pazienti affetti da neoplasia, al fine di individuare i soggetti “a rischio” di sviluppare malnutrizione. Gli strumenti di screening sono di facile applicazione nella pratica clinica, basandosi principalmente sull’entità e sulla velocità della perdita di peso, sull’indice di massa corporea (IMC o body mass index, BMI) e sulla riduzione dell’introito alimentare; sono inoltre facilmente disponibili sul web e utilizzabili da tutti. Tra i metodi validati vi sono il Nutritional Risk Screening 2002 (NRS-2002), il Malnutrition Universal Screening Tool (MUST) e il Mini Nutritional Assessment Short Form Revised (MNA-SF). Nella figura 2 è riportato il MUST, proposto dalla British Association for Parenteral and Enteral Nutrition (BAPEN) e validato in diversi contesti clinici.
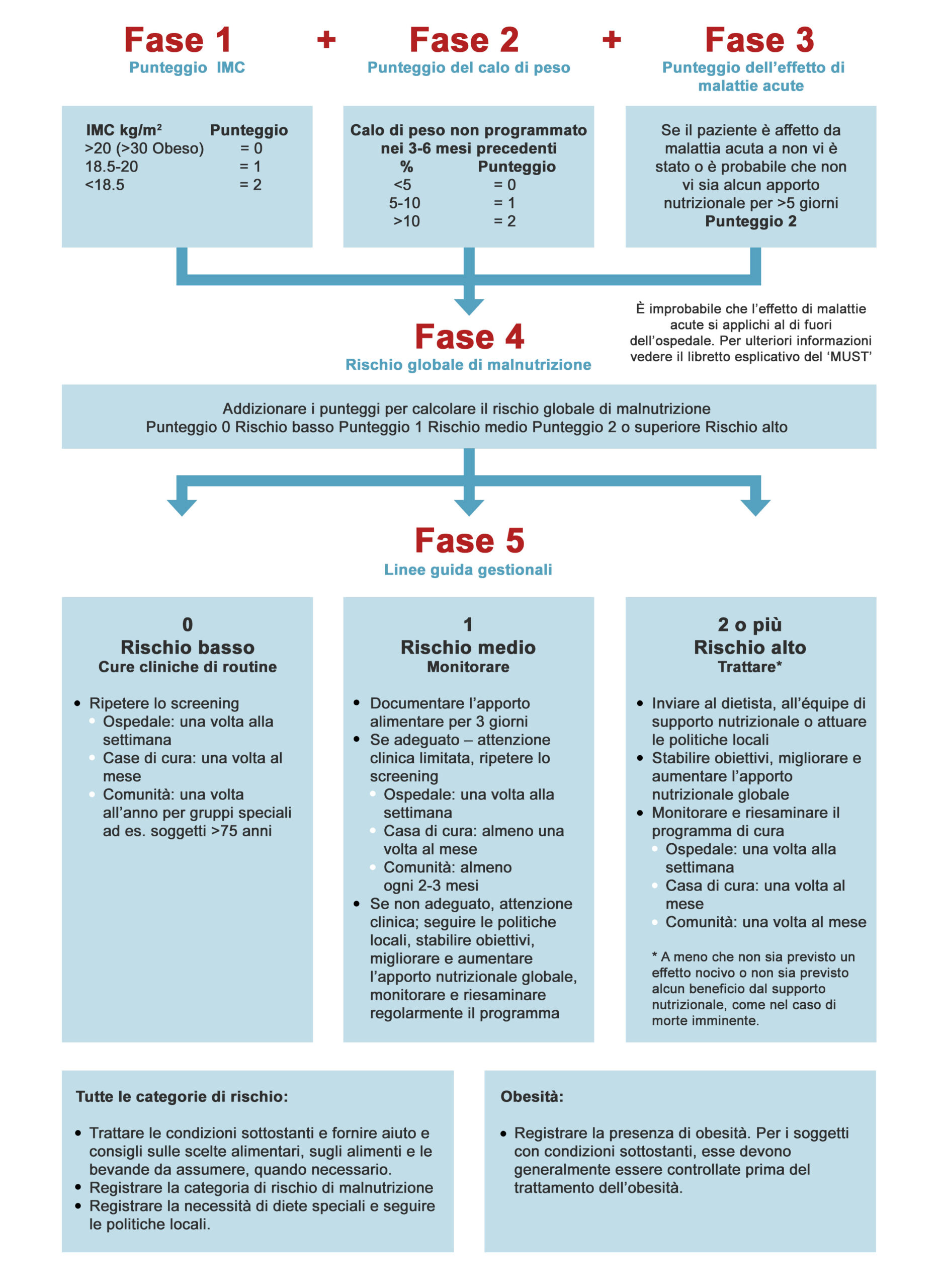
Figura 2: Malnutrition Universal Screening Tool (MUST). Disponibile al sito: https://www.bapen.org.uk/images/pdfs/must/italian/must-toolkit.pdf
Identificati i pazienti “a rischio”, tali pazienti dovrebbero essere sottoposti a uno specifico assessment nutrizionale, basato non solo su dati biochimici e antropometrici, ma anche su valutazioni cliniche specialistiche e strumentali. A oggi diversi score prognostici sono stati validati per effettuare l’assessment nutrizionale, tra cui il Subjective Global Assessment (SGA) e il Minimal Nutrion Assessment (MNA). Tra gli esami strumentali invece più utilizzati e validati in letteratura vi sono le metodiche di studio della composizione corporea quali la Densitometria ossea con tecnica di assorbimento a raggi X (Dual X-ray absorptiometry, DEXA), la bioimpedenziometria (Bioelectrical Impedance Analysis, BIA) e la tomografia computerizzata (TC) a livello della terza vertebra lombare (L3-TC scan). Tali metodiche hanno l’obiettivo di valutare la composizione corporea in termini di massa magra e massa grassa e stimarne eventuali deficit in senso quantitativo. Sono utilizzate e interpretate in campo oncologico da medici specialisti nel campo della Nutrizione Clinica.
Terapia nutrizionale
Lo scopo della terapia nutrizionale in campo oncologico è quello di mantenere o migliorare lo stato nutrizionale del paziente al fine di evitare le conseguenze dirette e indirette della malnutrizione e permettere al paziente di eseguire le terapie indicate minimizzandone gli eventi avversi dovuti alla malnutrizione.
A tale scopo è essenziale l’attività di counselling nutrizionale attraverso il quale lo Specialista riconosce e valuta l’entità di alcuni sintomi e segni (es. anoressia, nausea, disfagia, diarrea), la presenza e l’entità di un eventuale stato infiammatorio, e imposta un piano nutrizionale personalizzato. In tale piano sono coinvolti in primo luogo il paziente e la sua famiglia. Per tale motivo è necessario entrare in una dinamica relazionale proficua. In termini di spesa energetica le linee guida della European Society for Clinical Nutrition and Metabolism (ESPEN) raccomandano, qualora non sia possibile effettuare una calorimetria indiretta per la stima del metabolismo basale, un supporto energetico compreso tra 25 e 30 kcal/kg/die con un apporto proteico di circa 1,2-1,5 grammi/kg/die (se non sussistono controindicazioni specifiche). Tale supporto può essere raggiunto tramite la sola dieta o con l’ausilio di integratori energetici per os (oral nutritional supplements, ONS). Qualora la nutrizione per os non sia perseguibile o non sia adeguata a soddisfare le richieste energetiche (es. condizioni di disfagia, odinofagia, difficoltà meccaniche o scarsa compliance da parte del paziente) sarà opportuno valutare una nutrizione di tipo enterale. Allo stesso modo, qualora l’intestino non sia utilizzabile (es. presenza di fistole, occlusione intestinale, intestino corto post-chirurgico) sarà necessario ricorrere al supporto parenterale. Tali tipologie di nutrizione possono essere integrate tra di loro in diverso modo dal Medico di Nutrizione Clinica al fine di raggiungere gli obiettivi nutrizionali fissati.
Linee guida di indirizzo Ministero della Salute: rete territoriale e formazione universitaria
Nel 2017 è stato redatto un documento di indirizzo da parte di esperti incaricati dal Ministero della Salute – “Linee di Indirizzo: percorsi nutrizionali nei pazienti oncologici” – al fine di inquadrare la dimensione del problema e valutare possibili strategie di approccio. Tale documento è stato approvato in sede di Conferenza Stato Regioni con accordo del 14 dicembre 2017 ed è pertanto divenuto un modello da perseguire in maniera uniforme su tutto il territorio nazionale. Tra gli obiettivi del documento vi è la valutazione del rischio nutrizionale del paziente oncologico a tutti i livelli assistenziali e la presa in carico del paziente attraverso un percorso integrato che permetta lo svolgimento di un programma nutrizionale personalizzato e associato al trattamento oncologico sin dal primo accesso ai servizi sanitari. Tra i Professionisti coinvolti vi sono medici nutrizionisti, dietisti, infermieri, medici di medicina generale e pediatri di libera scelta, ciascuno secondo le proprie professionalità e integrati in un percorso di presa in carico creato attraverso la definizione di una rete territoriale.
Un argomento dibattuto è inoltre la formazione universitaria. A oggi, nei corsi di laurea delle discipline sanitarie, non è previsto l’insegnamento della Nutrizione Clinica come materia trasversale a tutte le altre. In tal senso il documento prevede la “rivisitazione, in collaborazione con la Conferenza permanente dei Presidenti di Corsi di Laurea Magistrale in Medicina e Chirurgia, dei diversi curricula dei Corsi di Studio che a vario titolo formeranno professionisti che avranno a che fare con pazienti affetti da neoplasia”.
Figure professionali coinvolte nella rete territoriale per la nutrizione clinica
Medico Nutrizionista: definisce il piano nutrizionale e ne cura l’aggiornamento attraverso la verifica periodica delle condizioni del paziente.
Dietista: collabora alla stesura del piano nutrizionale, valuta lo stato nutrizionale del paziente e ne controlla l’aderenza al piano.
Infermiere territoriale: completa l’addestramento delle persone addette alla cura del paziente, attua la terapia nutrizionale prescritta, gestisce i presidi, controlla gli accessi enterali e parenterali.
Farmacista: collabora con il medico nutrizionista alla definizione delle formule nutrizionali personalizzate, fornisce le miscele e i presidi, svolge funzione di farmacovigilanza.
Medico di Medicina Generale e Pediatra di Libera Scelta: sono coinvolti nell’assistenza domiciliare, prendendo in carico il paziente già durante il ricovero ospedaliero e all’atto della dimissione del paziente dall’ospedale.
(Fonte: Ministero della Salute, Linee di indirizzo percorsi nutrizionali nei pazienti oncologici, approvato in Conferenza Stato Regioni il 14/12/2017)
Conclusioni
L’approccio nutrizionale al paziente oncologico è di natura multidimensionale e parte dalla consapevolezza dell’impatto elevato che questa condizione ha sulla prognosi dei pazienti. La gestione nutrizionale del paziente oncologico è affidata soprattutto ai professionisti della nutrizione in campo assistenziale (Medici Nutrizionisti e Dietisti), ma il riconoscimento dello stato di “rischio nutrizionale” può e deve essere appannaggio di tutti i professionisti sanitari. Lo sforzo è soprattutto formativo a livello universitario e normativo a livello di reti assistenziali. Tuttavia il grado di conoscenza scientifica e la mole di linee guida a disposizione impongono un cambio di rotta. Non è più possibile considerare la malnutrizione come una variabile non identificabile o non correggibile (almeno nelle prime fasi) nel percorso di cura del paziente oncologico.

L’autore
Dr. Emanuele Rinninella
Medico Chirurgo, Specialista in Medicina Interna
Bibliografia
- Arends J et al. ESPEN expert group recommendations for action against cancer-related malnutrition. Clin Nutr. 2017; 36: 1187-1196
- Arends J et al. ESPEN guidelines on nutrition in cancer patients. Clin Nutr. 2017; 36: 11-48
- Ministero della Salute. Linee di indirizzo: percorsi nutrizionali nei pazienti oncologici. http://www.salute.gov.it/imgs/C_17_pubblicazioni_2682_allegato.pdf