
La statistica per il medico: Introduzione all’epidemiologia
Introduzione all’epidemiologia e gli studi interventistici

Data di pubblicazione: 20 ottobre 2017
Per Approfondire
Scopi e metodi dell’epidemiologia
Introduzione: ambito di interesse e tipo di studi
L’epidemiologia è la disciplina che studia la distribuzione e i fattori di rischio delle patologie nella popolazione (MacMahon e Pugh, 1970; MacMahon e Trichopoulos, 1996).
Da questa definizione consegue una distinzione tradizionale in epidemiologia descrittiva (che si occupa della distribuzione) ed epidemiologia analitica (che si occupa dei fattori di rischio delle patologie, in termini probabilistici).
- L’epidemiologia descrittiva è utile per formulare, ma non per definire o confermare ipotesi eziologiche o relazioni di causa-effetto.
Ad essa appartengono gli studi ecologici e le serie temporali, ossia gli studi che mettono in relazione livelli di inquinanti (in genere, il particolato) con frequenze di ricoveri o decessi nello stesso giorno o nei giorni successivi. Questi studi rappresentano quindi l’approccio più indiretto e criticabile per ogni inferenza e sono collocati nei livelli inferiori in ogni definizione di criteri di evidenza. In generale, le ipotesi emerse da osservazioni di epidemiologia descrittiva vengono poi testate in studi di epidemiologia analitica.
Ad esempio, quando nella metà del secolo scorso l’epidemiologia descrittiva aveva osservato l’inizio dell’aumento epidemico del tumore del polmone nei maschi in Nord America e Nord Europa, furono pianificati studi caso-controllo sul tumore del polmone e poi studi di coorte sul fumo di sigarette, che consentirono di definire e quantificare il ruolo chiave del tabacco sul tumore del polmone.
- Gli studi epidemiologici analitici raccolgono dati sui possibili fattori di rischio e sul verificarsi delle malattie e valutano, quantificandolo, il rischio relativo (RR) di patologia legato all’esposizione ai singoli fattori di rischio.

EPIDEMIOLOGIA ANALITICA: OBIETTIVO
L’epidemiologia analitica ha, quindi, come obiettivo quello di definire e quantificare associazioni tra un fattore di rischio e una patologia. L’epidemiologia analitica comprende studi che non prevedono alcun intervento, ma si basano semplicemente sull’osservazione dei soggetti in studio.
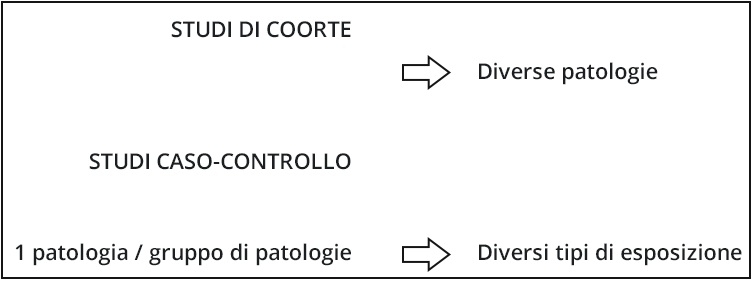
Schema generale degli studi caso-controllo e di coorte
(La Vecchia C. et al, 1998)

DUE TIPI di STUDIO
Questi studi, a loro volta, si suddividono in studi caso-controllo e studi di coorte, a seconda che la selezione dei gruppi di confronto sia effettuata in funzione della patologia (malati/non malati negli studi caso-controllo) o in funzione dell’esposizione (esposti/non esposti negli studi di coorte). Questa distinzione concettuale è di basilare importanza, poiché da essa consegue la comprensione degli ambiti generali dei due tipi di studi
- Negli studi caso-controllo, infatti, viene per definizione considerata una sola patologia o un gruppo di patologie che potranno essere messe in relazione a una serie di esposizioni o gruppi di esposizione.
- In modo simmetrico, negli studi di coorte, dove la selezione è effettuata sulla base dell’esposizione, è possibile studiare una serie di diverse patologie in relazione all’esposizione studiata.
Gli studi epidemiologici analitici raccolgono quindi dati sui potenziali fattori di rischio e sul verificarsi delle malattie a livello individuale e, mettendo a confronto gruppi di soggetti mentre viene controllato il ruolo di altre variabili pertinenti, permettono di valutare il rischio di patologia legato all’esposizione.
Studi caso-controllo
Negli studi caso-controllo viene identificato un gruppo di soggetti che presentano una patologia (casi) e un gruppo di soggetti che non ne sono affetti (controlli), andando quindi ad accertare la precedente esposizione a determinati fattori di rischio. La percentuale dei casi con una particolare esposizione viene confrontata con quella dei controlli, al fine di determinare se vi sia un legame tra l’esposizione e la malattia.
Il compito più impegnativo negli studi caso-controllo è quello di effettuare una selezione non distorta dei casi e dei controlli a partire dalla stessa fonte, curando che non vi siano influenze indesiderate derivanti dal loro stato di esposizione. In linea teorica, i casi dovrebbero essere rappresentativi di tutti i soggetti con una specifica patologia e i controlli dovrebbero essere soggetti del tutto confrontabili con i casi per tutti i fattori di rischio eccetto quello in esame. Se si studia una certa patologia, è necessario che i controlli non siano affetti da patologie analoghe o correlate. Il principio-base che deve essere rispettato nella selezione dei controlli consiste nel far sì che ciascun soggetto appartenente alla popolazione definita e potenzialmente eleggibile come controllo abbia di fatto la stessa possibilità di essere reclutato.
Quando, per qualsiasi causa, vi sia una selezione sistematicamente diversa dei casi e controlli in relazione con l’esposizione, si è in presenza di un errore sistematico (bias) di selezione.
Un altro problema strettamente connesso alla selezione dei controlli è quello del bias di informazione (che include il bias di ricordo e di intervista). La qualità e il dettaglio delle informazioni ottenute, infatti, possono risultare notevolmente eterogenee (e quindi non confrontabili in modo adeguato) tra casi e controlli, anche in relazione al setting in cui si sia effettuata la raccolta dati. Il bias di informazione, d’altra parte, risulta spesso intrinseco alla presenza stessa della patologia in studio. Ad esempio, un soggetto affetto da una malattia cronica può essere più attento nel ricordare patologie, esposizioni a farmaci o altri agenti di rischio verificatesi in passato. L’errore introdotto da queste imprecisioni può risultare più o meno considerevole, ma esso è comunque importante se risulta differente e quindi selettivo tra casi e controlli.
I risultati degli studi caso-controllo si esprimono principalmente in termini di rischio relativo (RR), che indica di quante volte aumenta la probabilità di ammalarsi di una data patologia in una persona esposta a un determinato fattore rispetto a chi non è esposto. Un RR di 3 denota quindi una probabilità di ammalarsi negli esposti triplicata rispetto ai non esposti, mentre un RR di 0.5 indica il dimezzarsi della probabilità, quindi un effetto protettivo di quel certo fattore.
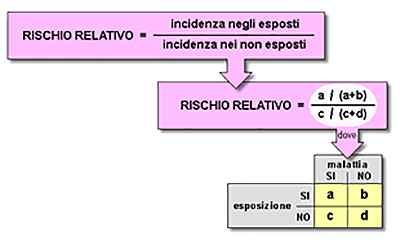
Schema-base di presentazione dei dati in uno studio caso-controllo

(La Vecchia C. et al, 1998)
Per una corretta stima del rischio legato a una determinata esposizione, è necessario tener conto di possibili fattori confondenti, dove il termine confondente si riferisce a una variabile estranea, legata sia all’esposizione che alla malattia, che può spiegare in tutto o in parte l’apparente legame tra esposizione e patologia in un determinato studio. Questo fattore può tanto ingrandire quanto indebolire fittiziamente l’effetto del fattore di rischio in esame sulla patologia considerata (bias di confondimento).
Il potere di uno studio caso-controllo viene definito dal numero di casi e di controlli inclusi e dalla frequenza di esposizione al fattore di rischio in esame nel campione considerato.
Studi di coorte
Lo studio di coorte è il tipo di studio più frequentemente utilizzato nell’epidemiologia occupazionale, dove vengono identificate popolazioni di individui esposti o non esposti a un particolare fattore, successivamente seguite nel corso del tempo fino all’insorgenza di un numero sufficiente di patologie (o di decessi). L’incidenza cumulativa della malattia (o la mortalità) nel gruppo esposto viene quindi confrontata con l’incidenza cumulativa nel gruppo non esposto ed il RR tra gli individui esposti viene calcolato quale rapporto tra i valori delle due incidenze (o mortalità) cumulative.
In uno studio di coorte è possibile non soltanto ottenere una stima del RR, ma anche una stima del rischio assoluto, o eccesso assoluto di rischio, in relazione a diversi fattori (temporali e non) riguardanti l’associazione. Il concetto di RR è già stato discusso in relazione agli studi caso-controllo ed è come tale applicabile agli studi di coorte. Entrambe queste misure di rischio (relativo e assoluto) sono utili per inserire il dato epidemiologico all’interno di un modello biologico e statistico, oltre che per fornire informazioni di rilevanza eziologica (rischio relativo) o di salute pubblica (rischio assoluto). In questo senso, gli studi di coorte forniscono informazioni più complete e immediatamente utilizzabili rispetto agli studi caso-controllo.
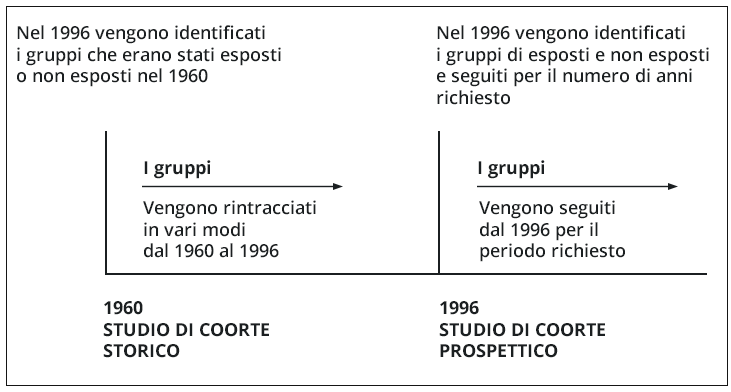
Studi di coorte prospettici e storici
(La Vecchia C. et al, 1998)
Il gruppo di comparazione in uno studio di coorte dovrebbe rappresentare la stessa base di studio, ossia la stessa popolazione di partenza, del gruppo di studio. Spesso, tuttavia, il tasso di incidenza (o di mortalità) della popolazione nel suo complesso (specifico per età, sesso, area geografica e anno di calendario) viene utilizzato al posto del gruppo di comparazione interna, allo scopo di valutare un numero atteso di nuovi casi (o di decessi), da confrontare con il numero corrispondente osservato nella coorte esposta.
Sulla base del numero di eventi osservati e di quelli attesi è poi possibile calcolare il rapporto standardizzato di incidenza (RSI) o di mortalità (RSM). Poiché i tassi di incidenza e di mortalità delle malattie variano spesso a seconda dell’area geografica, per il calcolo degli attesi è meglio utilizzare valori relativi a una regione o a una popolazione definita, che comprenda ovviamente la coorte oggetto di studio, anziché fare riferimento a dati su base nazionale. Può quindi essere opportuno utilizzare i tassi regionali o provinciali.
Il potere di uno studio di coorte viene determinato non dal numero globale di soggetti inclusi nella coorte, come nel caso degli studi caso-controllo, ma dal numero di casi attesi per ogni singola patologia, oltre che, ovviamente, dalla frequenza del fattore di rischio nella popolazione.
Gli studi di coorte sono in generale considerati meno esposti ad errori sistematici di selezione, di informazione e al confondimento rispetto a quelli caso-controllo. L’esistenza di una malattia grave (ad esempio il cancro) può infatti influenzare l’informazione e influire su alcune variabili biochimiche e immunologiche (McLaughlin e Brookmeyer, 1994; Trichopoulos ed altri, 1997). Negli studi di coorte i dati sull’esposizione vengono invece registrati prima dell’insorgere della malattia oggetto dello studio. Tuttavia, il tempo tra l’esposizione e il verificarsi della patologia è spesso lungo, aumentando in tal modo i costi e la difficoltà di mantenere la coorte e allungando il periodo di tempo necessario per avere a disposizione i risultati.
Inoltre, mentre gli studi di coorte permettono di quantificare il rischio di malattia tra gli individui non esposti e quelli esposti, con l’approccio caso-controllo non è possibile stimare direttamente il RR effettivo legato a una particolare esposizione.
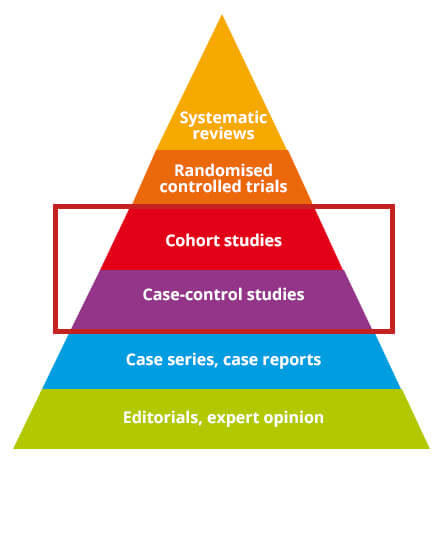
La piramide delle evidenze per ricapitolare il ruolo dei due tipi di studio
Nella tabella sottostante è riassunto il confronto tra studi caso-controllo e di coorte
Caso-controllo
Di solito di durata limitata, relativamente economici e logisticamente facili da condurre
Possono essere l’unico modo per studiare patologie rare
Permettono di raccogliere informazioni specifiche e dettagliate a carico di ciascun soggetto, e di considerare diversi possibili fattori eziologici
Per definizione, si riferiscono a una sola patologia. Sono notoriamente soggetti a “bias” nella selezione di casi di controlli
Di solito consentono di ottenere una stima soltanto di rischi relativi
Non consentono di studiare le variabili che possono venir alterate dalla patologia stessa (ad es. lo “stato ormonale” nel caso del tumore della mammella)
Possono insorgere problemi (e “bias“) di memoria nel misurare l’esposizione
Coorte
Di solito di lunga durata, costosi e logisticamente complessi
Di solito praticabili solo per patologie relativamente comuni
La numerosità del campione di solito impedisce
di raccogliere dati molto dettagliati su ciascun
soggetto
Consentono di studiare contemporaneamente diverse patologie. Di solito (ma non necessariamente) sono meno soggetti a “bias”
Offrono una stima sia dei rischi relativi che dei rischi assoluti
Consentono di studiare queste variabili
È possibile evitare problemi di memoria
(La Vecchia C. et al, 1998)

L’autore
Carlo La Vecchia,
Professor of Medical Statistics and Epidemiology,
Dept. of Clinical Sciences and Community Health
Università degli Studi di Milano
Bibliografia
- MacMahon B, Pugh B&T. Epidemiology: Principles and Methods. Little, Brown & Company, Boston, Massachusetts, 1970.
- MacMahon B., Trichopoulos D., 1996. Epidemiology. Principle and Methods, second ed. Little Brown and Company, Boston.
- McLaughlin JK, Brookmeyer R. Epidemiology and biostatistics. (1993). In: McCunney RJ, editor, A Practical Approach to Occupational and Environmental Medicine, 2nd Boston: Little, Brown & Company.
- La Vecchia C., D’Avanzo B., Parazzini F., Valsecchi M.G. Metodologia epidemiologica e sperimentazione clinica. Edizione Caleidoscopio. http://www.medicalsystems.it/wp-content/uploads/1998/06/98_Metodologia.pdf. Data ultimo accesso 21.09.2017
- Trichopoulos D, Lipworth L, Petridou E, Adami H-O (1997). Epidemiology of cancer. In: De Vita VT Jr, Hellman S, Rosenberg SA, editors, Cancer: Principles and Practice of Oncology, 5th Philadelphia: J.B. Lippincott Co.




